口服葡萄糖耐量试验(OGTT)该怎么做
口服葡萄糖耐量试验是一种葡萄糖负荷试验,临床常用于判断机体对血糖的调节能力,是诊断糖尿病的确诊试验,广泛应用于临床实践中。
该试验通过口服一定量的葡萄糖,在一定时间内,连续监测血糖变化水平,了解机体对血糖的调节能力。
当病人已被确诊为糖尿病时不宜做此项试验,对于空腹血糖高于正常值而又未达到糖尿病诊断标准的病人,往往需要进行该试验用以糖尿病的确诊或糖耐量受损的判断。
正常人进食糖类后血糖会暂时升高,0.5~1小时后升到最高峰,但不超过11.1mmol/L,2小时后不超过 7.8 mmol/L,3小时后回到空腹水平。糖尿病病人及糖耐量异常者则不遵循此规律,出现血糖值升高及节律紊乱。
糖耐量试验的方法
一般在上午8~10 时开始,需要空腹8-10小时。将75g无水葡萄糖(如用 1 分子水葡萄糖则为 82.5 g)溶于300ml水内,5分钟服完。如果没有条件做糖耐量试验可以用简单的馒头试验代替, 2两(100克)馒头在10分钟时间内吃完,从吃第1口开始记时,两小时后抽血测量(但这只是一个不得已的办法,如有可能仍应做糖耐量试验)。
从服糖第 1 口开始计时,于服糖前和服糖后 30 min、1 h、2 h、3 h (一般不采)分别静脉采血测血糖。
对于体重小于 43 kg 的青少年 ,需通过换算公式减少无水葡萄糖的使用量。
无水葡萄糖的需要量 (g)= 体重 (kg) * 1.75 g ,即每公斤体重1.75g无水葡萄糖。如果计算结果超过 75 g,则还是使用 75 g 的无水葡萄糖。
例如:某少年体重 30 kg,则此少年的葡萄糖需要量 = 30*1.75 = 52.5g。
试验结果的判断
正常人空腹血糖小于 6.1 mmol/L,餐后两小时血糖小于 7.8 mmol/L。
空腹血糖受损的患者,空腹血糖一般在 6.1~7 mmol/L 之间,餐后两小时血糖小于 7.8 mmol/L。
糖耐量受损的患者,空腹血糖小于 7 mmol/L,而餐后两小时血糖在 7.8~11.1 mmol/L 之间。
若空腹血糖≥7.0mmol/L或两小时血糖大于11.1 mmol/L,说明机体对葡萄糖的调节能力明显降低,已达到糖尿病的诊断标准。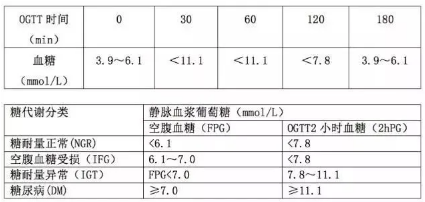
其他糖耐量异常
平坦型耐糖曲线:
平坦型耐糖曲线的特点为糖耐量试验后血糖浓度没有以正常形式升高,较短时间内(一般1小时内)血糖即恢复原值。
由胃排空延迟,小肠吸收不良引起,或脑垂体、肾上腺皮质功能减退、甲状腺功能减退及胰岛素分泌过多等引起。此时由于糖异生作用降低,组织对糖的氧化利用加强而表现为糖耐量增加。
储存延迟型耐糖曲线
服糖后血糖水平急剧升高,峰值出现早,且超过11.1mmol/L,而2h值又低于空腹水平。
胃切除病人于肠道迅速吸收葡萄糖或严重肝损害的病人肝脏不能迅速摄取和处理葡萄糖而使血糖升高,引起反应性胰岛素分泌增多,进一步致肝外组织利用葡萄糖加快,使2h血糖明显降低。
注意事项
试验前:
试验前3天内,每日碳水化合物摄入量不少于150g, 并且维持正常活动。
试验前3-7日,停用可能影响糖耐量的药物,如:避孕药、利尿剂、β-肾上腺能阻滞剂、糖皮质激素、苯妥英钠、烟酸等。
OGTT应于空腹情况下施行,空腹时间不能少于10h,也不应超过16h,但可以饮水。
试验时:
被试者要尽量注意休息,严禁剧烈体力活动,并避免精神刺激及其他应激性刺激。
试验过程中,受试者不喝茶及咖啡,不吸烟,不做剧烈运动,以免影响血糖监测的结果,但也无须绝对卧床。
在试验过程中,病人若有面色苍白、恶心及晕厥,应停止试验,另安排时间重做此试验。


