起病急,警惕---肠道病毒性脑膜炎
病毒性脑膜炎是由病毒侵入神经系统累及软脑膜出现的炎症性病变。在夏秋季节,肠道病毒盛行,因而手足口病高发。肠道病毒也可导致病毒性脑膜炎,近日我在工作中就遇到了一例。
案例经过
者,女,16岁。3天前无明显诱因出现头痛,头痛呈波动性,伴发热(>39℃)、恶心、呕吐,2023.06.18患者于我院门诊就诊,以“颅内感染?”收入神经内科住院,查体无特殊。入院当天,立即予以腰椎穿刺术取脑脊液送检,暂予以解热镇痛、营养神经等对症支持治疗。
2023.06.18 血常规:无异常;超敏C反应蛋白15.81mg/L;降钙素原0.21ng/ml。脑脊液常规检查:外观无色透明、无凝块,白细胞128×106/L,单个核细胞百分比94.3%,蛋白阴性。
脑脊液生化检查:蛋白、氯化物、糖、腺苷脱氨酶含量正常。脑脊液墨汁染色隐球菌检查、抗酸染色、细菌涂片、真菌涂片均阴性。考虑病毒性脑膜炎可能性大,予以阿昔洛韦抗病毒及其他对症支持治疗。
2023.06.19 颅脑磁共振(平扫):垂体饱满,上缘稍膨隆,请结合临床,必要时结合垂体MRI平扫+增强检查。扫及副鼻窦少许炎变双侧下鼻甲肥厚。鼻咽顶后壁增厚,腺样体肥大可能。
2023.06.20 脑脊液靶向病原体测序结果回示:肠道病毒B组,序列数11457(图1)。
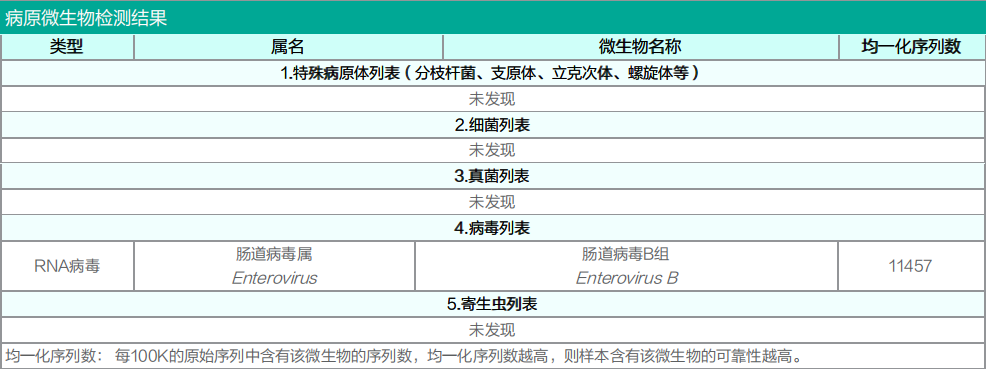
图1 患者中枢神经系统病原体靶向测序检测结果(脑脊液)
患者肠道病毒性脑膜炎诊断明确,继续予以当前抗病毒及对症支持治疗。
2023.06.26 患者头痛较前明显缓解,未诉其余不适,查体无特殊。
2023.06.29 患者好转出院。嘱院外服用阿昔洛韦(4天)继续抗病毒治疗,门诊随访。
案例讨论
本案例,患者青年女性,起病急,有发热、头痛、呕吐等脑膜炎症状。该患者脑脊液白细胞数增高,以单个核细胞为主,蛋白阴性,糖、氯化物和腺苷脱氨酶含量正常;脑脊液涂片镜检(墨汁染色、抗酸染色、革兰染色)均为阴性。脑脊液初步检查结果均提示病毒性脑膜炎可能性大,入院当天立即予以阿昔洛韦抗病毒治疗以及其他对症支持治疗。
住院第三天,脑脊液靶向测序结果回示肠道病毒B组,继续阿昔洛韦抗病毒治疗,几天后患者好转出院。
病毒性脑膜炎是神经内科常见的急症、危重症之一,需要及时诊治。该患者入院后立即完善腰椎穿刺,积极寻找脑膜炎病原学证据,在怀疑病毒性脑膜炎后,立即予以阿昔洛韦进行经验性抗病毒治疗,直到进一步检查并且病原体后再调整,结果回示仍是病毒感染,继续当前治疗有效。该患者夏秋季节发病,正值当地手足口病高发季节,脑脊液病原体靶向测序回示肠道病毒,也不意外。
案例拓展
病毒性脑膜炎在临床以急症、重症常见,快速明确病原体仍是临床诊疗的关键。多种病毒可以导致中枢神经系统感染,包括疱疹病毒、肠道病毒和虫媒病毒等。病毒性脑膜炎病原谱构成复杂,病原种类较多,根据目前国内外病毒性脑膜炎病原谱的研究报道,并结合我国地理、气候及疾病流行背景等因素,根据优势病原体种类选择病毒检测的顺序如下[1]:
第一组优先病原:主要包括单纯疱疹病1型和2型、水痘-带状疱疹病毒、肠道病毒、流行性乙型脑炎病毒(夏秋季节优先);
第二组病原:包括腮腺炎病毒、EB病毒、巨细胞病毒、发热伴血小板减少综合征病毒、人类疱疹病毒6型;
第三组病原:包括腺病毒、麻疹病毒、风疹病毒、流感病毒、狂犬病毒、人类疱疹病毒7型、人双埃可病毒(<3岁儿童)、西尼罗病毒(新疆及其周边地区)、蜱传脑炎病毒(东北地区,有明确蜱叮咬史)。
病毒性脑膜炎的主要优势病原体检测也可根据不同患者的年龄段选择,例如婴儿病毒性脑膜炎以肠道病毒、单纯疱疹病2型和巨细胞病毒等较常见;儿童及青少年病毒性脑膜炎以肠道病毒、单纯疱疹病1型和2型、EB病毒、水痘-带状疱疹病毒、流行性乙型脑炎病毒(夏秋季节)、腮腺炎病毒等较常见;成年和老年人则以单纯疱疹病1型和2型、水痘-带状疱疹病毒和流行性乙型脑炎病毒(夏秋季节)等较常见。
总结
病毒性脑膜炎常为急症、重症,脑脊液核酸检测是快速明确病原体的主要手段。临床在怀疑病毒性脑膜炎时,在明确病原体前,应积极进行经验性抗病毒治疗,可根据患者年龄、发病季节等选择常见优势病原体进行检测。当常规PCR技术检测阴性、不可及或怀疑新发、罕见病原体时可选择脑脊液二代测序病原体检测技术。
参考文献
[1] 中国初级卫生保健基金会病原检测专业委员会,中国医疗保健国际交流促进会分子诊断学分会,中国研究型医院学会神经科学专委会脑炎协作组. 病毒性脑(膜)炎病原体诊断技术应用专家共识. 中华医学杂志,2023,103(09):648-657. DOI:10.3760/cma.j.cn112137-20221014-02154
文章作者:王榕 广元市中心医院检验科
编辑:伟


