隐藏于肺部感染的原发性血小板增多症一例
前言
原发性血小板增多症(thrombocythe-mia)是一种原因未明的骨髓增殖性疾病,其特征为骨髓巨核细胞异常增生伴血小板持续增多,同时伴有其他造血细胞轻度增生,常有反复自发性皮肤黏膜出血、血栓形成和脾脏肿大。本病发病率不高,发病年龄以40岁以上多见,中位年龄50~60岁。
血小板计数≥450×109·L-1定义为血小板增多症,血小板计数≥1000×109·L-1定义为极端血小板增多症。血小板增多症分为原发性和继发性,继发性血小板增多症的原因包括感染、肿瘤、压力、创伤、溶血、缺铁性贫血、脾切除和药物因素(抗肿瘤药、血液系统药物、抗菌药、皮肤用药、抗精神病药、内分泌系统药物、免疫系统药物)[1]。
案例经过
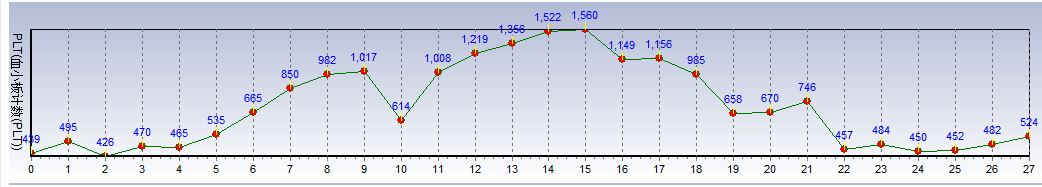
2023年10月23日上血常规审核班,发现一重症监护室男性患者,50岁,血常规结果里的血小板计数异常升高,达到1356×109·L-1,审核界面可以直观历史数据,最近几天血小板计数基本持续上升的趋势,心中一团疑问,是什么导致PLT如此变化,而且大于1000×109·L-1?
于是查阅患者电子病历,显示患者诊断脑梗死、肺部感染(鲍曼不动杆菌)、烟曲霉菌感染,脾大等,患者血小板增多是原发性还是继发性?有血液系统疾病?感染反应性增多?药物因素?病历医嘱显示一直有采取抗感染治疗措施和密切监测PLT的数量,同时抗血小板聚集及抗凝治疗防止血栓的形成。
从专业的角度考虑高血小板对血清钾(K﹢)的影响,于是立刻查看该患者最近几天的血清钾浓度,果然钾离子浓度随着PLT升高而升高,由于标本送检时间有先后,当天生化结果已出,立即跟生化组同事沟通说明该患者血小板异常升高,可能会导致血清钾假性升高,而且这几天的钾都偏高的趋势,遂与开单医生沟通说明情况,建议采用抗凝管的血浆复查钾离子浓度以排除假性升高。后续一直留意该患者的病情及各指标的变化,所幸最后患者病情好转已转出普通病房继续治疗。经过见下图:
1.血常规结果

2.血清生化结果

3. 枸橼酸钠抗凝管血浆复查电解质结果

4.白细胞、血小板趋势图

5.常规骨髓报告结果

6.骨髓组织病理及基因结果



案例分析
血小板增多症包括反应性血小板增多和原发性血小板增多,通常反应性血小板增多占87.7%。由于患者入院后肺部感染明显,检验报告显示白细胞计数与血小板计数同步上升的趋势,血小板明显升高,容易误认为是感染引起的继发性升高。
查阅文献报道血小板≥700×109·L-1会对血清钾造成假性升高。当时考虑高血小板对血清钾的影响,所以跟临床沟通说明情况排除假性高钾的可能。
该患者的情况引起我的注意,首先骨髓活检报告提示巨核系增生活跃, 巨核细胞增多不明显,只有血小板增多,貌似不支持原发性血小板增多症的诊断。查阅了原发性血小板增多症的诊断标准如下:(1)血小板计数持续≥450×10^9/L。(2)骨髓活检示巨核细胞高度增生,胞体大、核过分叶的成熟巨核细胞数量增多,粒系、红系无显著增生或左移,且网状纤维轻度(1级)增多。(3)不能满足MDS、BCR-ABL+CML、PV、原发性骨髓纤维化(PMF)及其他髓系肿瘤的诊断标准。(4)有JAK2、CALR 或MPL基因突变。
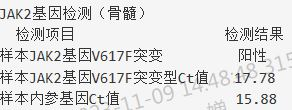
因临床一直未排除原发性血小板增多症的可能,后外送骨髓组织至第三方实验室检测基因显示CALR未见突变,JAK2基因V617F突变阳性。世界卫生组织2016年将基因突变(JAK2、MPL、CALR)列为ET的诊断标准之一。根据WHO(2016)ET诊断标准明确诊断为原发性血小板增多症。
鉴别诊断的疾病有继发性血小板增多症、慢性髓性白血病、真性红细胞增多症和骨髓纤维化、骨髓增生异常综合征。继发性血小板增多症见于感染、药物、妊娠、恶性肿瘤、应激状态等有相应原发病的临床表现。伴有血小板增高,但很少大于600×10^9/L,更少见大于1000×10^9/L,且为一过性增高,原发病控制后血象恢复正常,JAK2V617F等基因突变均为阴性。慢性髓性白血病常表现为白细胞增高、核左移和脾大,部分病例血小板数可显著增高大于1000×10^9/L,可通过血象、骨髓象加以鉴别。真性红细胞增多症以红细胞增多为突出表现,纤维化患者的外周血有幼红、幼粒细胞,红细胞大小不等及见到泪滴样红细胞,骨髓大多干抽,骨髓活检有纤维化的表现。骨髓增生异常综合征经常伴发贫血,骨髓象虽然显示巨核细胞在数量上是增多的,但通常有体积偏小、分叶少等病态造血现象。根据以上鉴别要点基本确诊原发性血小板增多症。
该患者因有肺部的感染,一般都会认为血小板反应性增多,遇到这种情况原发性血小板增多症容易被漏诊,常规骨髓活检报告显示为不典型的诊断依据,有时单纯依靠常规骨髓象并不能支持原发性血小板增多症的诊断,最终还是根据临床症状骨髓组织病理学及基因检测来确诊。
对ET患者的治疗主要以降低血小板计数,控制和预防出血、血栓形成和栓塞为主。对于有合并症危险的ET患者,羟基脲为首选药物,对于无出血倾向的ET患者,主要以小剂量的阿司匹林治疗为主。该患者因未控制好感染所以一直以抗血小板聚集抗凝治疗为主,未使用降血小板药物,该病例随着感染症状的缓解,血小板计数也逐渐降低,可能感染是导致ET发病的重要因素,伴随感染指征的下降,发病的严重程度随之下降。
感染性疾病会刺激骨髓巨核细胞代偿性生成及血小板重新分布,致外周血血小板数量增多,对于有感染的患者血小板持续增多要警惕原发性血小板增多症,明确诊断及对症治疗,寻求多方面的检测指标有利于疾病的确诊,以防延误病情。病史记录患者否认有高血压、糖尿病、血液病等慢性病史,原发性血小板增多症发病率不高且隐匿,患者以脑梗死入院,很有可能是持续的血小板增多引起的首发症状,而往往可能会因为某种疾病的进展从而发现ET的存在。
该患者是JAK2基因V617F突变阳性的原发性血小板增多症,ET患者基因突变的类型不同,其临床特征也不同,且其与患者的预后具有密切的联系,此关联可为ET患者临床诊疗提供新的研究方向[2]。
总结
原发性血小板增多症的隐匿性强,进展缓慢,多数患者长期无临床症状,其可作为多种疾病的伴发症状,如肿瘤和感染等, 有研究发现,ET患者的突变率为15%~24%,JAK2基因V617F突变是ET的重要致病因素,对诊断及预后判断具有重要的意义。鉴于ET的特性,疾病反复或进展仍会发生,隐藏于感染疾病之中的ET,要提高警惕,明确诊断应该结合骨髓组织病理学及基因检测,同时注意高血小板对血清钾的影响。
参考文献:
[1]陈沈珏,李昕,刘丽华,何鑫,马红玲,张明香.药物致继发性血小板增多症文献分析[J].中国药师,2017,20(09):1633-1635.
[2]宁军,龚浩,任晓磊等.不同基因突变的原发性血小板增多症患者的临床特征[J].海南医学,2022,33(10):1302-1304.
作者:谢遐雁(高州市人民医院)
编辑:种一棵树


